Dr. Ismael Soriano Santamaría
- Doctor en Odontología Cum Laude. UAX
- Experto clínico periodontal. UCM.
- Máster de Cirugía e Implantología oral. US
- Experto en Cirugía avanzada con atrofias óseas severas y cirugía de Implantes Cigomáticos. INEPO
- Director médico del área de cirugía, periodoncia, prostodoncia e Implantología del Centro de Formación en Implantología.
- Ponente de cursos nacionales e internacionales de cirugía.
Dra. CARLA SOFÍA BONILLA GARCÍA
- Graduada en Odontología. URJC.
- Máster de Prótesis sobre implantes. URJC.
RESUMEN
Al ferulizar múltiples implantes, debe conseguirse un ajuste pasivo de la estructura con el fin de prevenir un reparto desmedido de la tensión y fuerza sobre los implantes. La carga en el momento del abordaje quirúrgico de varios implantes mediante la soldadura de una barra de titanio sobre pilares de provisionalización inmediata colocados directamente en la cavidad oral crea una restauración provisional reforzada con metal pasiva, precisa, estable y personalizada.
En el caso a continuación, la paciente solicita una rehabilitación fija que siga una sistemática efectiva con un tiempo de tratamiento reducido con el objetivo de cumplir sus expectativas y satisfacción mediante una función inmediata y una apariencia mejorada.
Palabras claves: rehabilitación implantológica, carga inmediata, electrosoldadura intraoral.
ABSTRACT
When splinting several implants, a passive fit of the structure must be accomplished in order to prevent excessive distribution of stress and force on the implants. Loading multiple implants at the time of surgical approach by welding a titanium bar onto immediate provisionalization abutments placed directly in the oral cavity creates a passive, precise, stable and customized metal-reinforced provisional restoration.
In the case below, the patient requests a fixed rehabilitation that follows an effective system with a reduced treatment time so as to meet her expectations and satisfaction through immediate function and improved appearance.
Keywords: implant restoration, immediate loading, intraoral welding.
INTRODUCCIÓN
Se sabe que la rehabilitación de pacientes con edentulismo parcial o total supone un desafío para la práctica diaria del profesional odontológico, sin contar la complicada tarea propia de un equipo multidisciplinar de evaluar la influencia y relevancia de numerosos factores de riesgo de origen periodontal, endodóntico o protésico que pueden afectar el pronóstico de un diente, repercutiendo en la decisión de si debe tratarse y mantenerse o extraerse y posiblemente reemplazarse. Entre las opciones de tratamiento, se ha demostrado que las prótesis mejoran la calidad de vida y proporcionan una óptima satisfacción al paciente. Cuando se logra suficiente estabilidad primaria, la probabilidad de un tratamiento exitoso implantosoportado es alta, y se puede aplicar una carga inmediata. La carga inmediata representa un abordaje válido, con elevadas tasas de supervivencia tanto de los implantes como de la prótesis, que permite el asentamiento de pilares y estructura en un solo procedimiento, restaurando la función y estética en un tiempo de tratamiento reducido.
Una buena estabilidad primaria, que es criterio esencial para la obtención de la futura osteointegración y un requisito previo para la función inmediata sobre implantes, se puede conseguir gracias a la técnica de electrosoldadura de barras de titanio sobre pilares de provisionalización inmediata. De hecho, el procedimiento se puede realizar directamente en la boca eliminando la posibilidad de errores o distorsiones debidas a la toma de impresiones y positivado de modelos.1,2 La unidad de soldadura intraoral consta de un acumulador de energía, un potenciómetro y una pinza. Este dispositivo emite una carga eléctrica muy intensa, pero por un período tan corto que con el material adecuado, el calor liberado no se propaga a las áreas adyacentes al punto en el que se posiciona la pinza. El proceso de soldadura se subdivide en tres etapas: preparación, soldadura (de 2 a 5 milisegundos a una temperatura aproximada de 1.660 grados Celsius) y enfriamiento.3 El diseño del implante tiene un gran efecto en la estabilidad primaria; la densidad ósea, el procedimiento quirúrgico y la forma y geometría del implante son los principales determinantes de ésta. Debido al desarrollo de una condición mecánica autorroscante, se cree que la macrogeometría del implante desempeña una de las funciones clave en el mantenimiento de la solidez.4
Sin embargo, en ocasiones, la rehabilitación con implantes en maxilares atróficos puede ser imposible debido a la insuficiencia de hueso.
La técnica de electrosoldadura intraoral representa la ventaja de una restauración inmediata el mismo día de la cirugía, estabilidad y retención de los implantes en las primeras etapas de la consolidación ósea y menos fracturas del implante debido a la reducción del tiempo de restauración. Aun así, para un diagnóstico adecuado y correcto seguimiento, se requiere realizar un sondaje cuidadoso de los tejidos blandos periimplantarios, así como una evaluación radiográfica de los niveles del hueso marginal que sirva para descartar cualquier tipo de patología presente en la periferia del implante.5,6
La interpretación de los datos y uso de un software de diseño y fabricación asistida por ordenador (CAD/CAM) para el diseño de una estructura metálica que posteriormente se transmitirá al centro de modelado para la fabricación de la
prótesis definitiva, aseguran un ajuste pasivo más consistente y superior, ya que el proceso CAD/CAM permite la omisión de varios pasos utilizados en la técnica convencional que introducen inexactitudes, las cuales pueden volverse más evidentes cuanta más amplia sea la estructura. Entre otros beneficios atribuidos al diseño y fabricación digital destacan la reducción de costos de producción, la mejora de la eficacia del tiempo de tratamiento y el cumplimiento de las percepciones de los pacientes sobre un concepto de terapéutica moderna.7,8 Este caso ejemplifica y le da un rostro a los datos más recientes sobre el éxito a largo plazo y la alta previsibilidad de una barra de titanio soldada intraoralmente en implantes de carga inmediata.
DESARROLLO
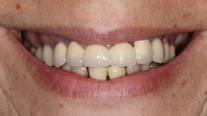
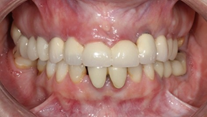
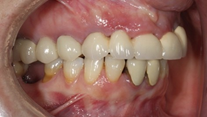
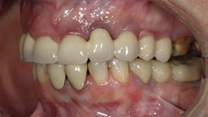
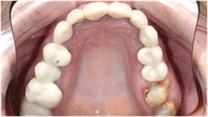
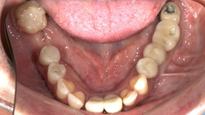
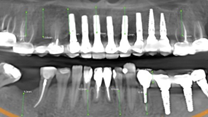
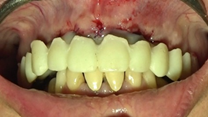
Paciente femenino de 48 años de edad, no fumadora, en buen estado de salud, alérgica al Metamizol, que no refiere antecedentes médicos o personales de relevancia, solicita un tratamiento implantosoportado para la restitución de la función y estética de forma inmediata. Durante la exploración clínica se observan ausencias dentales, piezas dentarias talladas descubiertas a consecuencia de la pérdida y falta de las restauraciones unitarias fijas que llevaba, lesiones cariosas en los dientes presentes, filtraciones marginales y caries bajo las restauraciones fijas dentosoportadas, y una indeseable y evidente translucidez y exposición de la parte metálica de las restauraciones implantosoportadas en la zona vestibular del sector anterior. El examen clínico se complementa con una Tomografía computarizada de haz cónico (CBCT), que permite visualizar una notable pérdida ósea alrededor de los implantes presentes en la boca.
PLAN DE TRATAMIENTO
Aspectos generales
- Sedación consciente intravenosa.
En el maxilar
- Exodoncia de las piezas 14, 15, 16, 17, 26, 27.
- Explantación de los implantes en posición 11, 12, 13, 21, 22, 23.
- Colocación de implantes en posiciones 11, 13, 15, 16, 22, 26.
- Provisional fijo superior desde la posición 16 hasta la 26, de carga inmediata con electrosoldadura intraoral.
En la mandíbula
- Exodoncia de las piezas 31, 32, 33, 34, 41, 42.
- Colocación de implantes en posiciones 32, 34, 42, 46.
- Provisional fijo inferior desde la posición 34 hasta la 42, de carga inmediata con electrosoldadura intraoral.
TRATAMIENTO
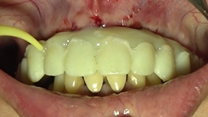
Una vez recogidos en la historia clínica los datos pertinentes de la paciente y firmado el respectivo consentimiento informado, se procede a realizar la exploración sistemática extraoral e intraoral (Figuras 1-6), seguida de la planificación quirúrgica según la información recopilada.
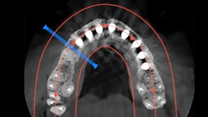
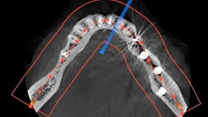
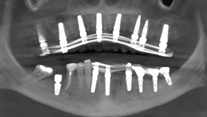
Mediante un CBCT (Figuras 7-9), se programa la colocación de los implantes tomando en cuenta las explantaciones y exodoncias a realizar.
La intervención se realiza bajo sedación consciente intravenosa, por un médico
anestesiólogo. Previo a la cirugía, el anestesista administra los fármacos necesarios, proporcionales a los requerimientos de la paciente; se utilizan Midazolam, Fentanilo y Propofol. Durante todo el tratamiento la paciente permanece monitorizada con pulsioxímetro y el anestesista gradúa el suministro de los medicamentos con perfusión continua y de forma puntual con bolos de fármacos. Localmente, se anestesian los maxilares mediante técnica infiltrativa con Articaína 40 mg/ml + Epinefrina 0,01 mg/ml.
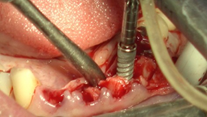
Se inicia la cirugía realizando las exodoncias programadas de las piezas 14, 15, 16, 17, 26 y 27, y se preparan los lechos óseos con un legrado minucioso previo a la colocación de los implantes. Posterior a las exodoncias maxilares, se procede a realizar la explantación de los implantes en posición 13, 11 y 22. Se realiza la incisión lineal a espesor total y despegamiento (Figuras 10 y 11).
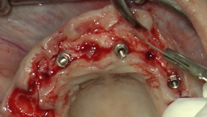
Con una velocidad de 1.000 rpm y con la asistencia del set de paralelizadores disponible en la caja quirúrgica, se efectúa la secuencia de fresado acompañada de una irrigación ininterrumpida con suero fisiológico. Las posiciones planificadas para los implantes en el maxilar son 11, 13, 15, 16,
22 y 26 (Figura 12).
Se utilizan implantes RADHEX®, de la línea PHIA de plataforma hexagonal interna con cuerpo altamente autorroscante y cambio de plataforma, con las siguientes medidas:
- Posiciones 11, 13 y 22 de Ø 4,5 x 12 mm, estándar.
- Posición 15 de Ø 4 x 12 mm, estándar.
- Posiciones 16 y 26 de Ø 5 x 12 mm, estándar.
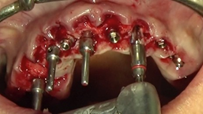
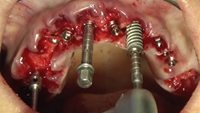
Una vez hecha la preparación del lecho óseo, se procede a la colocación de cada implante en la arcada superior con una velocidad de 25 rpm y un torque de 40 N/cm (Figura 13).
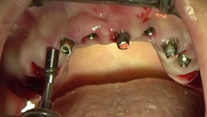
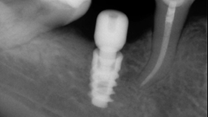
Posteriormente, se sitúan los pilares transepiteliales impregnados en TERRAMICINA® y se posicionan los pilares de provisionalización inmediata sobre los cuales asentará la prótesis provisional superior. Se procede a la explantación de los implantes en posición 21, 12 y 23, producto de la gran pérdida ósea y formación de defectos alrededor de los mismos, y se colocan en los lechos postexplantación esponjas hemostáticas empapadas en pomada antibiótica. Se cierra la herida dando puntos simples con una sutura reabsorbible de ácido poliglicólico de 4/0 de grosor del hilo (Figuras 14-17).
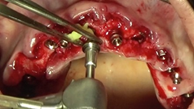
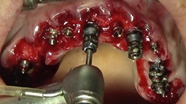
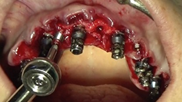
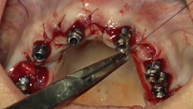
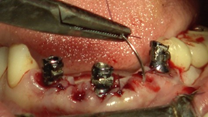
Mediante dos barras de titanio de grado II de 1,5 mm (palatino), otras dos barras de 1 mm (vestibular) de diámetro y la técnica de electrosoldadura se ferulizan entre sí los implantes colocados (Figura 18).
Una vez fijados los pilares de carga inmediata en la arcada superior por medio de la soldadura, se confecciona la prótesis provisional maxilar con una extensión de 16 a 26 para el restablecimiento de la función y estética de la paciente desde el día de la cirugía. Para su elaboración, se apoya sobre las caras vestibulares de los pilares de carga ferulizados un frente estético realizado con una llave de silicona que, posteriormente, será completado con composite de autocurado basado en la tecnología de probada calidad nano- híbrida de poco tiempo de aplicación, estética óptima, un menor grado de rugosidad superficial, brillo sin pulido y una extraordinaria duración. Se finaliza con el contorneado y acabado de los márgenes de la prótesis provisional (Figura 19-21).
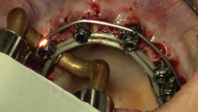
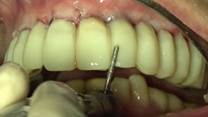
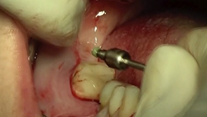
En la mandíbula se lleva a cabo la exodoncia de las piezas 31, 32, 33, 34, 41 y 42, y la preparación del lecho óseo para recibir los implantes en posiciones 32, 34, 42 y 46. Se procede a realizar la incisión lineal, despegamiento a espesor total y secuencia de fresado siguiendo el orden establecido por el fabricante (Figuras 22 y 23). De igual forma, los implantes seleccionados son RADHEX®, de la línea PHIA de plataforma hexagonal interna con un diseño que responde a situaciones límite donde la calidad del hueso demanda geometrías que brinden una alta estabilidad primaria, que es de carácter imperativo en los abordajes en los que se desea realizar una carga inmediata como es el caso. Se planificaron las siguientes medidas según la posición del implante:
- Posiciones 32 y 42 de Ø 3,5 X 12 mm, estándar.
- Posición 34 de Ø 4 X 10 mm, estándar.
- Posición 46 de Ø 4 X 8 mm, estándar.

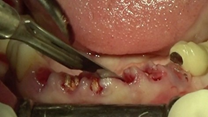
En primer lugar, se colocan los implantes correspondientes a las posiciones 42 y 46. Una vez situados, se ubica el pilar de cicatrización del implante en posición de 46 impregnado en pomada antibiótica para la conformación del perfil de emergencia de la restauración unitaria implantosoportada y manejo de tejidos blandos alrededor de éste. Se continúa con la colocación de los pilares transepiteliales en la zona inferior sobre el resto de los implantes. Seguidamente, se posicionan los pilares de carga inmediata, los cuales servirán de soporte para la prótesis provisional inmediata mandibular. Una vez suturados los tejidos, se inicia con la electrosoldadura a nivel inferior utilizando dos barras de titanio de grado II de 1,5 mm (lingual), otras dos barras de 1 mm (vestibular) de diámetro con el fin de conseguir una estructura ferulizada que permita conservar los tejidos y repartir las fuerzas oclusales bridando estabilidad y resistencia (Figuras 24-29).
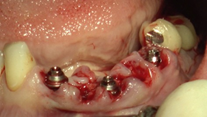
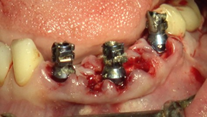
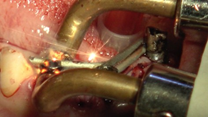
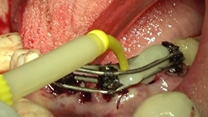
Una vez ferulizados los pilares de carga inmediata por medio de la técnica de electrosoldadura intraoral en la arcada inferior, se confecciona la prótesis provisional con una extensión de 34 a 42 con composite autopolimerizable sobre la estructura metálica. Se le da un contorno anatómico respetando los tejidos blandos y se ajusta la oclusión con respecto a la prótesis antagonista (Figuras 30 y 31).
Se realiza un CBCT postquirúrgico para la confirmación de un correcto posicionamiento de los implantes y ajuste de la estructura, además de ser un método reproducible y comparable en el tiempo para la realización de un adecuado seguimiento y mantenimiento a lo largo de los años posteriores a la intervención (Figuras 32 y 33).
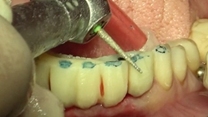
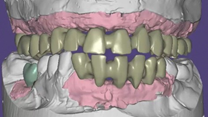
Tras el periodo de osteointegración, se procede a la toma de medidas y registro oclusal, momento en el cual se definen
los parámetros estéticos (tamaño y forma de los dientes, exposición del borde incisal en reposo y relación con el labio inferior, línea media, línea de sonrisa, línea de caninos, entre otros aspectos) y se envía al laboratorio la receta escrita con las especificaciones y datos necesarios para la realización del trabajo. El técnico de laboratorio escanea los modelos para una planificación digital del caso y diseño en tres dimensiones (3D) de las prótesis definitivas a través de la tecnología CAD/CAM. Primeramente, envían una estructura metálica para su prueba en boca y corroboración de un correcto ajuste y espacio protésico para el posterior recubrimiento estético. Se envían de nuevo al laboratorio junto con un nuevo registro oclusal las estructuras metálicas para la adición de porcelana una vez hechos los arreglos con la finalidad de obtener como resultado una configuración compensada de las prótesis finales (Figuras 34-38).

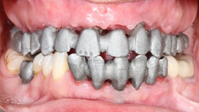
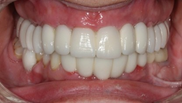
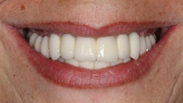
Se comenta a la paciente el control periódico establecido y régimen de visitas que deberá seguir a partir de la colocación definitiva de las restauraciones con el fin de comprobar una correcta evolución del tratamiento junto con instrucciones de higiene oral e indicaciones relevantes para el adecuado mantenimiento de las prótesis e implantes.
DISCUSIÓN
Si bien no existen diferencias significativas en las tasas de éxito entre un protocolo de carga inmediata y uno convencional, y los resultados estéticos son comparables entre ambos, la reducción del tiempo de tratamiento puede explicar la popularidad de la carga inmediata. Desde el punto de vista del paciente, existe un afincado interés en acortar los plazos entre la colocación del implante y la colocación de una prótesis funcional, proporcionando una comodidad y estética de forma más rápida. Además de una menor incomodidad para el paciente, la ganancia de tiempo implica un beneficio
económico especialmente para el paciente profesional y/o socialmente activo. Se puede suponer que, desde la perspectiva del odontólogo, el ahorro de tiempo en el consultorio es beneficioso desde el punto de vista financiero. Por otro lado, actualmente las expectativas de comodidad al masticar y el resultado de la prótesis han aumentado en comparación con los inicios de la era implantológica y la actitud y la satisfacción del paciente con las restauraciones protésicas están influenciadas por las tendencias actuales y cánones de belleza. Además, la capacidad de adaptarse a las dentaduras
postizas removibles disminuye con la edad y, con el creciente número de quejas de pacientes relacionadas con ‘algo removible’, se espera un aumento de solicitudes de rehabilitaciones fijas.9,10 El diseño macroscópico de los implantes influye en la inserción quirúrgica, determina la superficie de transmisión de las cargas y define la distribución de las tensiones al hueso. El torque máximo de inserción depende de la geometría del implante, la forma de la rosca y la rugosidad de la superficie. Los implantes sometidos a un tratamiento de superficie tienen mayor rugosidad, mayor coeficiente de fricción y mayores cifras de torque de inserción que los implantes de superficies mecanizadas.11
Entre las ventajas de la electrosoldadura intraoral se encuentran la estabilización de los implantes, la provisionalización inmediata, la reducción del riesgo de fallo durante el período de cicatrización, la eliminación de errores causados por una toma de impresión deficiente y una posible reducción de las quejas y molestias del paciente. No obstante, es importante recalcar que es esencial que la prótesis temporal no obstaculice la
cicatrización de los tejidos blandos, que los implantes estén ferulizados rígidamente durante todo el período de provisionalización y que la prótesis esté en equilibrio con el antagonista independientemente del material de éste para mejorar la distribución de las cargas sobre los implantes.10,12,13
Cabe destacar que también existen circunstancias que parecen inducir el fracaso temprano de los implantes como la falta de estabilidad primaria, el trauma quirúrgico y la contaminación perioperatoria. Por otro lado, la sobrecarga oclusal y la periimplantitis parecen ser los factores más importantes asociados con el fracaso tardío.14
El régimen de visitas establecido por el profesional y el cumplimiento del mismo por parte del paciente, al igual que una higiene oral adecuada, son pilares fundamentales para el éxito de todo tratamiento odontológico, y éste no es la excepción.15
Se requieren investigaciones más amplias durante períodos de tiempo más largos para determinar mejor el éxito a largo plazo de este enfoque.
CONCLUSIÓN
En el caso de llevar a cabo un protocolo de carga inmediata, la adecuada estabilidad de los implantes ayuda a prevenir el riesgo de micromovimientos y reducir significativamente el problema de pérdida de implantes. Se ha demostrado que la ferulización rígida de múltiples implantes mediante la técnica de electrosoldadura intraoral es una opción eficaz para la estabilización de los implantes en restauraciones inmediatas y da como resultado un ajuste y fijación predecible en la etapa inicial para el restablecimiento óseo. El propósito de un protocolo de carga inmediata es disminuir el número de intervenciones quirúrgicas y aminorar el período de tiempo entre la cirugía y la colocación de la restauración sin comprometer la tasa de éxito implantológica. Realizar una carga inmediata requiere un enfoque multidisciplinar que supone el abordaje de una situación clínica a partir de una planificación global que solucione satisfactoriamente los problemas y expectativas de los pacientes.
BIBLIOGRAFÍA
- Thomé G, Caldas W, Bernardes SR, Cartelli CA, Gracher AHP, Trojan LC. Implant and prosthesis survival rates of full-arch immediate prostheses supported by implants with and without bicortical anchorage: Up to 2 years of follow-up retrospective study. Clin Oral Implants Res. 2020 Nov 19. doi: 10.1111/clr.13678. Epub ahead of print. PMID: 33211323.
- Zitzmann NU, Krastl G, Hecker H, Walter C, Waltimo T, Weiger R. Strategic considerations in treatment planning: deciding when to treat, extract, or replace a questionable tooth. J Prosthet Dent. 2010 Aug;104(2):80-91. doi: 10.1016/S0022-3913(10)60096-0. PMID: 20654764.
- Dal Carlo L, Pasqualini ME, Mondani PM, Rossi F, Moglioni E, Shulman M. Mondani intraoral welding: historical process and main practical applications. J Biol Regul Homeost Agents. 2017 Apr-Jun;31(2 Suppl 1):233-239. PMID: 28691478.
- Dayan C, Geckili O, Bural C. The Influence of Implant Shape on Primary Stability of Implants With a Thread Cutting and Forming Design: An Ex Vivo Study. J Oral Implantol. 2019 Jun;45(3):181- 185. doi: 10.1563/aaid-joi-D-18-00158. Epub 2019 Jan 31. PMID: 30702967.
- Fogli V, Camerini M, Lauritano D, Carinci F. Success and high predictability of intraorally welded titanium bar in the immediate loading implants. Case Rep Dent. 2014;2014:215378. doi: 10.1155/2014/215378. Epub 2014 May 22. PMID: 24963419; PMCID: PMC4054875.
- Berglundh J, Romandini M, Derks J, Sanz M, Berglundh T. Clinical findings and history of bone loss at implant sites. Clin Oral Implants Res. 2020 Dec 19. doi: 10.1111/clr.13701. Epub ahead of print. PMID: 33340414.
- Joda T, Ferrari M, Gallucci GO, Wittneben JG, Brägger U. Digital technology in fixed implant prosthodontics. Periodontol 2000. 2017 Feb;73(1):178-192. doi: 10.1111/prd.12164. PMID: 28000274.
- Lin WS, Harris BT, Zandinejad A, Morton D. Use of digital data acquisition and CAD/CAM technology for the fabrication of a fixed complete dental prosthesis on dental implants. J Prosthet Dent. 2014 Jan;111(1):1-5. doi: 10.1016/j.prosdent.2013.04.010. Epub 2013 Nov 1. PMID: 24189115.
- Huang H, Wu G, Hunziker E. The clinical significance of implant stability quotient (ISQ) measurements: A literature review. J Oral Biol Craniofac Res. 2020 Oct-Dec;10(4):629-638. doi: 10.1016/j.jobcr.2020.07.004. Epub 2020 Aug 14. PMID: 32983857; PMCID: PMC7494467.
- De Bruyn H, Raes S, Ostman PO, Cosyn J. Immediate loading in partially and completely edentulous jaws: a review of the literature with clinical guidelines. Periodontol 2000. 2014 Oct;66(1):153-87. doi: 10.1111/prd.12040. PMID: 25123767.
- Dos Santos MV, Elias CN, Cavalcanti Lima JH. The effects of superficial roughness and design on the primary stability of dental implants. Clin Implant Dent Relat Res. 2011 Sep;13(3):215-23. doi: 10.1111/j.1708-8208.2009.00202.x. Epub 2009 Sep 9. PMID: 19744197.
- Pasqualini ME, Lauritano D, Rossi F, Dal Carlo L, Shulman M, Meynardi F, Colombo D, Manenti P, Comola G, Zampetti P. Rehabilitations with immediate loading of one-piece implants stabilized with intraoral welding. J Biol Regul Homeost Agents. 2018 Jan-Feb;32(2 Suppl. 1):19-26. PMID: 29460514.
- Albiero AM, Benato R, Fincato A. Immediately Loaded Intraorally Welded Complete-Arch Maxillary Provisional Prosthesis. Int J Periodontics Restorative Dent. 2015 Sep-Oct;35(5):725-31. doi: 10.11607/prd.2293. PMID: 26357702.
- Sakka S, Baroudi K, Nassani MZ. Factors associated with early and late failure of dental implants. J Investig Clin Dent. 2012 Nov;3(4):258-61. doi: 10.1111/j.2041-1626.2012.00162.x. Epub 2012 Aug 27. PMID: 22927130.
- Degidi M, Nardi D, Piattelli A. Immediate loading of the edentulous maxilla with a final restoration supported by an intraoral welded titanium bar: a case series of 20 consecutive cases. J Periodontol. 2008 Nov;79(11):2207-13. doi: 10.1902/jop.2008.080141. PMID: 18980531.